Triệu chứng bệnh lao hạch bạch huyết, nguyên nhân, điều trị
các bệnh lao hạch là bệnh nhiễm trùng lao mà bên cạnh ảnh hưởng đến phổi ảnh hưởng đến các hạch bạch huyết, chủ yếu là các hạch bạch huyết cổ tử cung và siêu bào tử. Đây là một trong những bệnh lâu đời nhất trên thế giới và được gây ra bởi hai loài vi khuẩn Mycobacterium tuberculosis và trong trường hợp đặc biệt là Mycobacterium bovis.
Nhiễm trùng thường xảy ra bởi những giọt nước bọt bị trục xuất bởi những bệnh nhân bị nhiễm và hít phải bởi những bệnh nhân khỏe mạnh. Các dạng lây nhiễm khác của trực khuẩn lao được gọi là qua da hoặc nhau thai, tuy nhiên, chúng cực kỳ hiếm và không có ý nghĩa dịch tễ học.
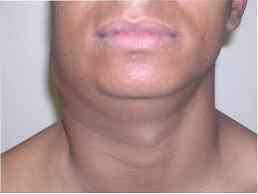
Khoảng 33% các trường hợp mắc bệnh lao không chỉ ảnh hưởng đến phổi mà còn các cơ quan khác. Những trường hợp này được gọi là bệnh lao ngoài phổi.
Chỉ số
- 1 nguyên nhân
- 2 triệu chứng
- 3 xét nghiệm chẩn đoán
- 4 Chẩn đoán
- 5 Điều trị
- 6 tài liệu tham khảo
Nguyên nhân
Nhiễm trùng lao thường được ký hợp đồng bởi không khí thông qua các giọt bị trục xuất trong ho hoặc hắt hơi.
Bệnh nhân mắc bệnh lao ngoài phổi, không có bệnh lao phổi, không có khả năng lây nhiễm bằng bất kỳ phương tiện lây truyền nào.
Tuy nhiên, bệnh nhân mắc bệnh lao ngoài phổi cũng bị bệnh lao phổi, nếu họ có thể bị nhiễm không khí.
Sự liên quan của trực khuẩn lao trong các hạch bạch huyết xảy ra chủ yếu ở bệnh nhân suy giảm miễn dịch, bao gồm bệnh nhân nhiễm HIV, trẻ em, người già, bệnh nhân tiểu đường, nghiện rượu, suy thận, bệnh nhân cấy ghép và bệnh nhân bị ung thư..
Triệu chứng
Ganglionar tuberculosis biểu hiện lâm sàng các triệu chứng và dấu hiệu đặc trưng của bệnh lao phổi (sốt, hoành, giảm cân, khó chịu) và các biểu hiện bổ sung lymphoadenitic.
Tuy nhiên, trong một số trường hợp, các biểu hiện ngoài phổi có thể được biểu hiện một cách cô lập, đòi hỏi các phương pháp chẩn đoán cụ thể và đã được chứng minh để chứng minh sự hiện diện của trực khuẩn..
Biểu hiện ban đầu là adenomegaly của sự tiến hóa chậm, chủ yếu ở hạch cổ tử cung và siêu bào tử, được gọi là "escrófula".
Đặc điểm chính của adenomegaly này là nó không gây đau đớn và lúc đầu, mỗi người được phân định hoàn hảo và sau đó bắt đầu kết hợp với nhau trong một "khối" tiếp tục không đau và đôi khi có thể nắm đấm và rỉ ra.
Xét nghiệm chẩn đoán
Các phương pháp chẩn đoán bệnh lao chủ yếu dựa trên nghiên cứu vi sinh học về dịch tiết đường hô hấp (đờm) để kiểm tra sự hiện diện của trực khuẩn..
Ngoài ra còn có xét nghiệm tuberculin hoặc PPD, là một dẫn xuất protein tinh khiết của trực khuẩn lao, được sử dụng trong da. Nếu có một phản ứng địa phương chỉ ra nhiễm trùng mycobacterial.
PPD là xét nghiệm da để phát hiện nhiễm lao tiềm ẩn ở những người chưa được chủng ngừa BCG.
Để thực hiện xét nghiệm này, một liều PPD 0,1cc VSC được sử dụng, và sau 48 - 72 giờ, độ cứng được đọc là sản phẩm của việc tiêm dẫn xuất dưới da.
Nếu độ cứng đo được hơn 5 mm, nó được coi là dương tính ở những bệnh nhân được coi là có nguy cơ cao như HIV +, ghép và không đủ thận.
Nếu độ cứng đo được 10 mm, nó được coi là dương tính ở những bệnh nhân có nguy cơ trung bình hoặc trung bình, chẳng hạn như những người sử dụng thuốc tiêm tĩnh mạch, bệnh nhân tiểu đường hoặc trẻ em dưới 4 tuổi..
Ở những bệnh nhân không có bất kỳ loại rủi ro nào, độ cứng lớn hơn 15 mm được coi là dương tính với sự hiện diện của vi khuẩn mycobacteria.
Chẩn đoán
Lao ngoài phổi được chia thành hai nhóm; bệnh lao ngoài phổi với chứng minh vi khuẩn và bệnh lao ngoài phổi mà không cần xác nhận vi khuẩn.
Có bốn tiêu chí để xác định chẩn đoán bệnh lao ngoài phổi mà không cần xác nhận vi khuẩn, trong đó ít nhất ba phải có mặt để thiết lập nó. Các tiêu chí là:
- Chẩn đoán lâm sàng và dịch tễ học được thiết lập bởi một chuyên gia theo vị trí.
- Nuôi cấy âm tính của mẫu được lấy theo vị trí ngoài phổi.
- Kết quả hình ảnh (X-quang, MRI, Echo hoặc CT) tương thích với các tổn thương bệnh lao.
- Nghiên cứu giải phẫu bệnh.
Để thiết lập chẩn đoán bệnh lao hạch bạch huyết, chọc kim bằng kim mịn (FNAB) của hạch bị ảnh hưởng được thực hiện, cho phép xác nhận chẩn đoán khoảng 80% các trường hợp.
Theo cách tương tự, một hạch bạch huyết đã được loại bỏ trước đó có thể được sinh thiết, trong đó xác nhận vi khuẩn học với việc xác định các tổn thương u hạt với trực khuẩn axit nhanh có thể nhìn thấy hoặc không có sự hiện diện của chúng..
Điều trị
Điều trị bệnh lao có hai mục tiêu chính:
-Để đảm bảo rằng bệnh nhân không có khả năng truyền nhiễm và do đó làm gián đoạn truyền-
-Tránh tỷ lệ mắc bệnh và tử vong và kháng thuốc ở những bệnh nhân đã bị nhiễm bệnh.
Sơ đồ điều trị bệnh lao hạch bạch huyết phụ thuộc vào loại bệnh nhân nằm và bao gồm hai giai đoạn: giai đoạn đầu hoặc diệt khuẩn và giai đoạn tiếp tục hoặc khử trùng..
Để thiết lập danh mục, các yếu tố như tuổi tác, độ hấp thụ, khả năng tiếp cận điều trị ngoại trú được kiểm soát chặt chẽ, nhập viện vào Đơn vị Chăm sóc Chuyên sâu (ICU) và liệu có phản ứng với kế hoạch điều trị đầu tiên hay không, được xem xét..
Đề án chung là sử dụng ở những bệnh nhân trên 15 tuổi và bao gồm 4 loại thuốc: Rifampicin, Isoniazid, Pyrazinamide và Isoniazid..
Những thuốc này có khả năng hấp thu tốt qua đường uống và nồng độ tối đa của chúng đạt được trong khoảng từ 2 đến 4 giờ sau khi uống với tổng lượng đường mật / đường ruột trong 24 giờ.
Phác đồ điều trị cho cả trẻ em và người lớn bao gồm giai đoạn đầu hoặc diệt khuẩn trong hai tháng, trong đó bốn loại thuốc được nhận hàng ngày từ Thứ Hai đến Thứ Sáu hoặc 3 lần một tuần: Thứ Hai, Thứ Tư và Thứ Sáu.
Trong trường hợp bệnh nhân nhập viện trong Đơn vị Chăm sóc Chuyên sâu (ICU), việc điều trị phải được nhận 7 ngày một tuần.
Liều của pha ban đầu được phân phối như sau:
- Etambutol 1.200 mg.
- Isoniacid 300 mg.
- Rifampicin 600 mg.
- Pyrazinamid 2 gr.
Giai đoạn tiếp tục bao gồm sử dụng rifampicin và isoniazid mỗi tuần một lần trong 4 tháng với các liều sau:
- Isoniacid 600 mg.
- Rifampicin 600 mg.
Theo cách này, lịch trình điều trị hoàn chỉnh trong 6 tháng được tuân thủ, điều này không chỉ giúp loại bỏ bệnh lý mà còn giảm thiểu nguy cơ tái phát.
Tài liệu tham khảo
- Nguyên tắc nội khoa của Harrison. Phiên bản thứ 18. Biên tập Mc GrawHill. Tập 1. Chương 165. Bệnh do vi khuẩn mycobacteria gây ra. Pss. 1340 - 1359.
- Jose H. Bôngón. Tư vấn thực hành lâm sàng - Y khoa. Biên tập y khoa. Chương I. Nội khoa. Phần I: Bệnh truyền nhiễm. Bệnh lao Pss. 25 - 37.
- Miguel Alberto Rodríguez Pérez. Hạch cổ tử cung. Tạp chí khoa tai mũi họng và phẫu thuật đầu và cổ. Tập 72. Số 1. Santiago de Chile. Tháng 4 năm 2012. Lấy từ: scielo.conicyt.cl
- Hàng rào Shourya Viêm hạch bạch huyết: Chẩn đoán và can thiệp sớm. Tạp chí sức khỏe răng miệng quốc tế. Thư viện Y khoa Quốc gia Hoa Kỳ. Viện Y tế Quốc gia. Lấy từ: ncbi.nlm.nih.gov
- Sharma SK, Mohan A. Lao ngoài phổi. Ấn Độ J Med Res (2004) 120: 316-53. Lấy từ: ncbi.nlm.nih.gov


