Hội chứng Pierre Robin Triệu chứng, nguyên nhân, điều trị
các Hội chứng Pierre Robin (XUÂN), còn được gọi là trình tự Pierre Robin là một rối loạn về nguồn gốc di truyền được phân loại trong các hội chứng sọ não hoặc bệnh lý (Arancactus, 2006).
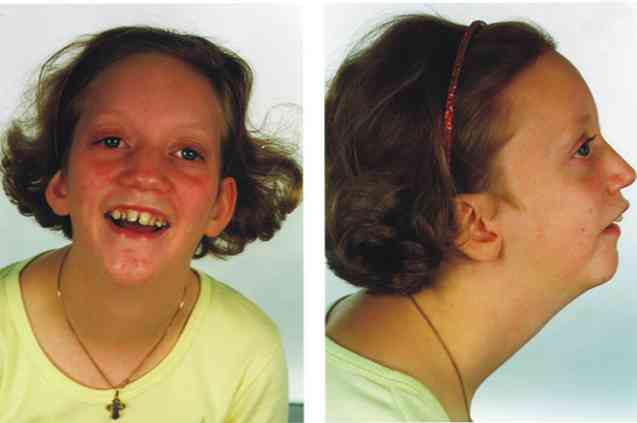
Trên lâm sàng, hội chứng Pierre Robin được đặc trưng bởi ba phát hiện lâm sàng cơ bản: micrognathia, glossoptosis và tắc nghẽn đường hô hấp trên và sự hiện diện khác nhau của hở hàm ếch (Sridhar Reddy, 2016).
Liên quan đến nguồn gốc căn nguyên của bệnh lý này, hội chứng Pierre-Roben là do sự hiện diện của các đột biến đặc biệt trong gen SOX9, hầu hết được chẩn đoán (Tham khảo tại nhà di truyền học, 2016).
Nhìn chung, hội chứng này tạo ra các biến chứng y tế quan trọng, bao gồm suy hô hấp, động vật tiêu hóa hoặc sự phát triển của các dị tật sọ não khác (Hiệp hội bất thường và dị dạng răng, 2016).
Mặt khác, chẩn đoán hội chứng Pierre-Robin thường không được xác nhận cho đến khi sinh, ngoài các phát hiện lâm sàng, điều cần thiết là phải thực hiện các xét nghiệm X quang khác nhau để xác định thay đổi xương (Pierre Robin Australia, 2016).
Hiện tại không có cách điều trị hội chứng Pierre Robin, tuy nhiên, phương pháp phẫu thuật thường được sử dụng để điều chỉnh các rối loạn cơ xương khớp. Ngoài ra, sự thích nghi về đường hô hấp và đường tiêu hóa rất quan trọng để tránh các biến chứng y tế đe dọa tính mạng (Rethe, Rayyan, Shoenaers, Dormaar, Breuls, Verdonck, Devriednt, Vander Poorten và Hens, 2015)..
Đặc điểm của hội chứng Pierre Robin
Hội chứng Pierre Robin là một bệnh lý bẩm sinh, có kết quả lâm sàng ngay từ khi mới sinh và hơn nữa, tất cả các đặc điểm của nó đều liên quan đến sự hiện diện của dị tật sọ não (Tham khảo nhà di truyền học, 2016).
Ngoài ra, trong các tài liệu y khoa, chúng ta có thể xác định các thuật ngữ khác nhau được sử dụng trong bối cảnh của hội chứng Pierre Robin: bệnh Pierre Robin, dị tật của Pierre Robin hoặc trình tự của Pierre Robin (Hiệp hội sọ não quốc gia, 2016).
Ở một mức độ cụ thể, hội chứng này được mô tả ban đầu vào năm 1891 bởi Menerad và Lannelongue. Trong các báo cáo lâm sàng, họ đã mô tả hai bệnh nhân có quá trình lâm sàng được đặc trưng bởi sự hiện diện của sự kém phát triển của cấu trúc xương hàm dưới, hở hàm ếch và dịch chuyển hoặc rút lại ngôn ngữ (Arancactus, 2006).
Tuy nhiên, mãi đến năm 1923, Pierre Robin mới mô tả phổ lâm sàng của bệnh lý này, tập trung nghiên cứu về trường hợp trẻ bị ảnh hưởng bởi dị tật bẩm sinh, lưỡi lớn bất thường và các vấn đề hô hấp quan trọng (Hiệp hội Craniofacial Children, 2016 ).
Mặc dù bệnh lý này chủ yếu được phân biệt bởi các phát hiện X quang sọ, nhưng nó có tính di động cao liên quan đến các biến chứng y tế chủ yếu liên quan đến suy tim và các vấn đề cho ăn..
Cụ thể, hội chứng Pierre Robin có tỷ lệ tử vong cao liên quan đến tắc nghẽn đường thở, bất thường về thần kinh hoặc thay đổi tim (Sridhar Reddy, 2016)..
Mặt khác, nhiều tác giả chỉ thích đề cập đến bệnh lý này theo trình tự của Pierre, vì đó là sự bất thường bắt buộc có xu hướng tạo ra phần còn lại của các dấu hiệu và triệu chứng điển hình (Pierre Robin Australia, 2016).
Tần suất
Tỷ lệ mắc hội chứng Pierre Robin được ước tính vào khoảng một trường hợp trên 8.500 trẻ em được sinh ra, trong đó hơn 80% các trường hợp được chẩn đoán có liên quan đến các biến chứng y khoa khác và các hội chứng cụ thể (Arancactus, 2006).
Mặt khác, trong trường hợp của Hoa Kỳ, tỷ lệ mắc hội chứng Pierre Robin là 1 trường hợp trên 3.120 ca sinh mỗi năm (Lee, Thottam, Ford và Jabbour, 2015).
Hiện tại, một tỷ lệ khác biệt của hội chứng Pierre Robin liên quan đến giới tính, nguồn gốc, địa lý hoặc các nhóm chủng tộc và chủng tộc cụ thể chưa được xác định..
Ngoài ra, như chúng tôi đã chỉ ra trước đây, hội chứng Pierre Robin tạo thành một trong những bệnh lý sọ não có xác suất tử vong cao. Tại Hoa Kỳ, khoảng 16,6% người bị ảnh hưởng tử vong do sự phát triển của các biến chứng y tế (Lee, Thottam, Ford và Jabbour, 2015).
Theo thứ tự xảy ra, các bệnh lý thứ phát thường gặp nhất là: dị thường tim (39%), thay đổi hệ thần kinh trung ương (33%) và dị thường ở các cơ quan khác (24%) (Lee, Thottam, Ford và Jabbour, 2015).
Dấu hiệu và triệu chứng
Trình tự của Pierre Robin được phân biệt với các loại bệnh lý creneofacial khác bởi sự hiện diện của ba đặc điểm lâm sàng cơ bản: micrognathia, glossoptosis và cleft palate (Association Craniofacial Association, 2016, Genetic Home Reference, 2016, Rehté et al., 2015):
Vi trùng
Với thuật ngữ micrognatia, chúng tôi đề cập đến sự hiện diện của sự thay đổi bệnh lý của sự phát triển cấu trúc xương hàm, cụ thể, hình thức cuối cùng thể hiện kích thước giảm so với dự kiến về mức độ phát triển của người bị ảnh hưởng.
Do đó, sự phát triển không hoàn chỉnh của cấu trúc sọ não này sẽ gây ra nhiều thay đổi, tất cả đều liên quan đến sự hiện diện của dị tật ảnh hưởng đến miệng và khuôn mặt.
Micrognathia là một dấu hiệu y tế có ở khoảng 91% những người bị ảnh hưởng bởi hội chứng Pierre Robin.
Bệnh bạch cầu
Với thuật ngữ glossoptosis, chúng tôi đề cập đến sự hiện diện của sự rút lại bất thường của vị trí của lưỡi trong cấu trúc miệng, đặc biệt, lưỡi phải được đặt phía sau sản phẩm bình thường của máy vi tính và giảm thể tích khoang miệng.
Sự bất thường liên quan đến vị trí và cấu trúc của lưỡi có thể gây ra các vấn đề ăn uống quan trọng có thể dẫn đến các tình trạng y tế nghiêm trọng.
Ngoài ra, trong các trường hợp khác, cũng có thể xác định một lưỡi lớn bất thường (macroglossia), gây cản trở hô hấp, nhai hoặc sản xuất ngôn ngữ chức năng, trong số những ngôn ngữ khác..
Ngoài ra, glossoptosis là một trong những dấu hiệu lâm sàng thường gặp nhất trong hội chứng Pierre Robin, được quan sát thấy trong khoảng 70-85% các trường hợp được chẩn đoán. Trong khi macroglossia có thể được quan sát với tỷ lệ nhỏ hơn, trong khoảng 10-15% các cá nhân bị ảnh hưởng.
Vòm miệng
Thuật ngữ này đề cập đến sự hiện diện của dị tật ở khu vực vòm miệng hoặc vòm miệng, nghĩa là sự hiện diện của các vết nứt hoặc lỗ liên quan đến sự phát triển xương hàm không hoàn chỉnh có thể được quan sát.
Giống như các phát hiện lâm sàng khác, hở hàm ếch sẽ gây ra những thay đổi đáng kể trong chế độ ăn uống.
Ngoài các dấu hiệu và triệu chứng này, cũng có thể xác định các loại thay đổi khác, trong số đó có bao gồm (Arancactus, 2006, Rehté et al., 2015):
- Dị tật mũi.
- Rối loạn mắt.
- Thay đổi và dị tật cơ xương khớp, về cơ bản liên quan đến sự phát triển của oligodactyly (giảm số lượng ngón tay, dưới 5 ở bàn tay hoặc bàn chân) lâm sàng (độ lệch ngang của vị trí của các ngón tay), polydactyly (tăng số lượng ngón tay) khớp (tăng cường bất thường trong di động khớp), loạn sản ở phalang (phalang với sự phát triển xương bị thiếu hoặc không đầy đủ) hoặc syndactyly (hợp nhất của một số ngón tay)
- Những thay đổi khác: cũng có thể xác định dị tật trong cấu trúc của tứ chi hoặc ở cột sống.
Biến chứng y khoa thường gặp nhất
Ngoài các tính năng y tế được liệt kê ở trên, các tính năng khác có thể xuất hiện liên quan đến một số hệ thống (Arancactus, 2006, Children Craniofacial Association, 2016, Genetic Home Reference, 2016, Rehté et al., 2015):
Thay đổi tim
Các thay đổi về tim tạo thành một trong những biến chứng y khoa có tác động lớn hơn đến sức khỏe của cá nhân, gây ra những rủi ro quan trọng cho sự sống còn của họ. Tuy nhiên, các dấu hiệu và triệu chứng liên quan đến hệ thống tim mạch thường có thể điều trị được thông qua các phương pháp dược lý và / hoặc phẫu thuật.
Một số bất thường về tim thường gặp nhất bao gồm hẹp tim, buồng trứng bị chèn ép dai dẳng, thay đổi vách ngăn động mạch hoặc tăng huyết áp..
Thay đổi thần kinh
Nguồn gốc di truyền của hội chứng Pierre Robin cũng có thể liên quan đến sự phát triển của các rối loạn thần kinh khác nhau, chủ yếu liên quan đến sự hiện diện của bất thường hệ thống thần kinh trung ương (CNS)..
Do đó, một số rối loạn thần kinh liên quan đến hội chứng Pierre Robin có thể bao gồm tràn dịch não, dị tật Chiari, động kinh hoặc chậm trễ trong việc tiếp thu các kỹ năng tâm lý..
Rối loạn hô hấp
Rối loạn hô hấp là một trong những đặc điểm có liên quan nhất, vì chúng có thể gây ra cả cái chết của bệnh nhân do suy hô hấp và sự phát triển của tổn thương não do sự khan hiếm oxy ở các vùng thần kinh..
Vì vậy, trong nhiều trường hợp, cần phải điều chỉnh bằng phẫu thuật để giải phóng đường thở, chủ yếu là điều chỉnh chứng loạn sản xương hàm hoặc vị trí của lưỡi.
Bất thường điện
Như trong trường hợp rối loạn hô hấp, các vấn đề về ăn uống chủ yếu xuất phát từ dị tật bẩm sinh.
Do đó, từ khi sinh ra, việc xác định những bất thường đó khiến cho việc cho ăn trở nên khó khăn là điều cần thiết và do đó làm giảm khả năng phát triển các bệnh lý y tế liên quan đến suy dinh dưỡng.
Nguyên nhân
Hội chứng hoặc trình tự của Pierre Robin, có nguồn gốc căn nguyên di truyền, liên quan đến sự thay đổi trong gen SOX9. Mặc dù sự bất thường này đã được xác định trong phần lớn các trường hợp bị cô lập của hội chứng Pierre Robin, một số đặc điểm lâm sàng của nó có thể liên quan đến một loại đột biến gen khác (Genetic Home Reference, 2016)..
Cụ thể, gen SOX9 có vai trò cơ bản là hướng dẫn sinh hóa theo tỷ lệ cần thiết cho việc sản xuất protein liên quan đến sự phát triển và hình thành các mô và cơ quan khác nhau trong quá trình phát triển của thai nhi (Tham khảo di truyền tại nhà, 2016).
Ngoài ra, nghiên cứu hiện tại chỉ ra rằng protein SOX9 có thể điều chỉnh hoạt động của các loại gen khác, đặc biệt là các gen liên quan đến sự phát triển cấu trúc xương và do đó, bắt buộc (Tham khảo nhà di truyền học, 2016).
Kết quả là, sự thay đổi di truyền ngăn cản sự phát triển hình thái đầy đủ của một số cấu trúc nhất định và do đó, các kết quả lâm sàng về tim xuất hiện: bệnh nấm, bệnh bóng mắt và hở hàm ếch.
Chẩn đoán
Trong nhiều trường hợp, dị tật cấu trúc sọ não có thể được xác định trong thai kỳ thông qua siêu âm, mặc dù các trường hợp là khan hiếm.
Theo nghĩa này, thường xuyên hơn là sự nghi ngờ về hội chứng Pierre Robin xảy ra trong giai đoạn sau sinh hoặc thời thơ ấu. Trong nhiều trường hợp bị ảnh hưởng, các cấu trúc dấu hiệu rõ ràng rõ rệt nên chẩn đoán được xác nhận thông qua các xét nghiệm X quang cùng với khám thực thể.
Tuy nhiên, trường hợp khác là cần thiết để thực hiện một nghiên cứu hô hấp và sau đó là một nghiên cứu X quang để xác định sự hiện diện của hội chứng này.
Ngoài ra, một khía cạnh cơ bản khác trong chẩn đoán bệnh lý này là thăm dò các lĩnh vực khác, đặc biệt là hệ tim và hệ thần kinh, vì các loại dị thường đe dọa tính mạng khác có thể xuất hiện..
Cuối cùng, can thiệp chẩn đoán có thể bao gồm một nghiên cứu di truyền cá nhân và gia đình để xác định các mối liên quan di truyền có thể.
Điều trị
Phương pháp điều trị điển hình của hội chứng Pierre Robin dựa trên các quy trình phẫu thuật để điều chỉnh dị tật sọ não (Arancactus, 2006):
- Mở khí quản.
- Đóng cửa sứt môi.
- Hàm kéo dài.
- Mất tập trung xương.
- Sửa lỗi ngôn ngữ.
Ngoài ra, các phương pháp dược lý khác cũng được sử dụng để điều trị các bệnh lý về tim, động kinh và các sự kiện thần kinh khác.
Ngoài ra, những người bị ảnh hưởng thường gặp khó khăn liên quan đến việc sản xuất ngôn ngữ, vì vậy trong nhiều trường hợp, phương pháp logistic sớm là rất cần thiết.
Mục tiêu thiết yếu là thiết lập một phương thức giao tiếp hiệu quả thông qua các năng lực còn lại và đến lượt nó, kích thích việc tiếp thu các kỹ năng mới.
Tài liệu tham khảo
- AAMADE. (2016). Hội chứng Pierre Robin. Thu được từ Hiệp hội dị thường và dị tật răng
- Arancactus, J. (2006). Trình tự Pierre Robin. Nhi khoa phổi, 34-36.
- Hội, C. C. (2016). Hướng dẫn để hiểu trình tự của Pierre Robin.
- TRANG TRÍ (2016). Trình tự Pierre Robin. Lấy từ Hiệp hội sọ não Natinoal
- Lee, J., Thottam, P., Ford, M., & Jabbour, N. (2015). Đặc điểm của chứng ngưng thở khi ngủ ở trẻ sơ sinh với trình tự Pierre-Robin: Có cải thiện theo tuổi tiến bộ không? Tạp chí quốc tế về nhi khoa tai mũi họng, 2059-2067.
- NIH. (2016). trình tự Pierre Robin bị cô lập. Lấy từ tài liệu tham khảo nhà di truyền
- PRA. (2016). Trình tự Pierre Robin (PRS) là gì? Lấy từ Piere Robien Úc
- Rathé, M., Rayyan, M., Schoenaers, J., Dormaar, J., Breuls, M., Verdonck, A., ... Hens, G. (2015). Trình tự Pierre Robin: Quản lý hô hấp và các biến chứng trong năm đầu tiên của cuộc sống tại một trung tâm giới thiệu đại học. Tạp chí quốc tế về nhi khoa tai mũi họng, 1206-1212.
- Srifhar Reddy, V. (2016). Đánh giá tắc nghẽn đường thở trên ở trẻ sơ sinh với trình tự Pierre Robin và vai trò của địa kỹ thuật - Xem xét các bằng chứng hiện tại. Đánh giá hô hấp nhi khoa, 80-87.
- Toleova, M. (2014). Tôi thấy Robin Sequence. Lấy từ Medscape.


